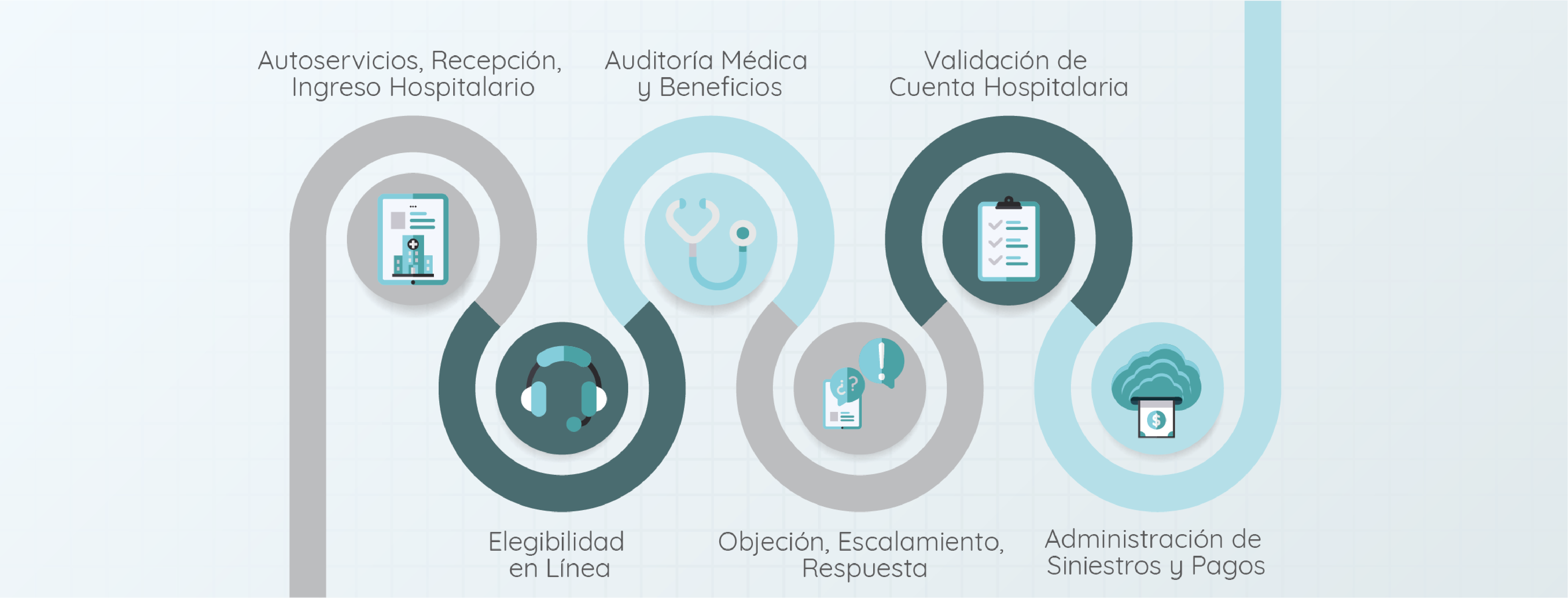
La plataforma realiza las siguientes funciones:
Elegibilidad y Control de Red:
● Valida de forma automática la vigencia del asegurado en la póliza, así como el estatus de la misma.
● Administra los proveedores de red, costos y servicios convenidos.
Validación de Cuenta Hospitalaria:
● Conexión Hospitalaria con los principales proveedores.
● Corrobora automáticamente los servicios y costos pactados, al tiempo que refleja una semaforización para la detección de sobrecostos y sobreutilización.
● Compara el monto cobrado por el proveedor contra el valor pactado en la lista de precios.
Auditoría Médica y Beneficios:
● Realiza de forma automática o asistida un dictamen de acuerdo al plan de beneficios y procedencia médica a partir de reglas de negocio de la propia Aseguradora.
● Gestiona objeciones y escalamientos mediante bandejas configurables, y genera automáticamente la carta de autorización o de rechazo según corresponda.
Central de Reembolsos:
● Recibe, valida y dictamina los reembolsos de Gastos Médicos. Este servicio se brinda a través de los diferentes módulos de la plataforma, que van desde la recepción de los trámites vía ventanilla y autoservicios (asegurado, bróker/agente, médico, App), pasando por la validación y dictamen del caso.